Histamina
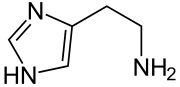
Histamina (β-imidazolyloetyloamina) – organiczny związek chemiczny, heterocykliczna amina będąca pochodną imidazolu zawierającą boczny łańcuch etyloaminowy. Występuje naturalnie w organizmie ludzkim, pełni funkcję mediatora procesów zapalnych, mediatora odczynu alergicznego, neuroprzekaźnika oraz pobudza wydzielanie kwasu żołądkowego.
| |||||||||||||||||||||||||||||||||||||||||
| |||||||||||||||||||||||||||||||||||||||||
| Ogólne informacje | |||||||||||||||||||||||||||||||||||||||||
| Wzór sumaryczny |
C5H9N3 | ||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Masa molowa |
111,15 g/mol | ||||||||||||||||||||||||||||||||||||||||
| Wygląd |
białe igły (po krystalizacji z chloroformu)[1] | ||||||||||||||||||||||||||||||||||||||||
| Identyfikacja | |||||||||||||||||||||||||||||||||||||||||
| Numer CAS |
51-45-6 | ||||||||||||||||||||||||||||||||||||||||
| PubChem | |||||||||||||||||||||||||||||||||||||||||
| DrugBank | |||||||||||||||||||||||||||||||||||||||||
| |||||||||||||||||||||||||||||||||||||||||
| |||||||||||||||||||||||||||||||||||||||||
| |||||||||||||||||||||||||||||||||||||||||
| |||||||||||||||||||||||||||||||||||||||||
| Jeżeli nie podano inaczej, dane dotyczą stanu standardowego (25 °C, 1000 hPa) | |||||||||||||||||||||||||||||||||||||||||
| Klasyfikacja medyczna | |||||||||||||||||||||||||||||||||||||||||
| ATC | |||||||||||||||||||||||||||||||||||||||||
| |||||||||||||||||||||||||||||||||||||||||
Została otrzymana po raz pierwszy na drodze chemicznej przez A. Windausa i W. Vogta w roku 1907[5][6][7]. W roku 1910 Dale i Laidlaw udowodnili znaczenie histaminy w patomechanizmie anafilaksji, a w roku 1937 Bovet i Staub opublikowali pierwsze dane na temat skuteczności blokowania receptorów histaminowych[5].
Powstawanie i występowanie
edytujHistamina jest hormonem tkankowym zaliczanym do neurohormonów, wytwarzanym z aminokwasu histydyny. W organizmie ludzkim powstaje w wyniku dekarboksylacji histydyny w obecności fosforanu pirydoksalu. Jej produkcja zachodzi w wielu miejscach. Najwyższe stężenia obserwuje się w płucach, skórze, błonie śluzowej nosa i żołądka.
Jest magazynowana w formie nieczynnej w ziarnistościach bazofili (granulocytach zasadochłonnych) i mastocytów (komórek tucznych znajdujących się w tkance łącznej, przede wszystkim w okolicy naczyń krwionośnych i limfatycznych oraz nerwów), skąd może być uwalniana w czasie reakcji zapalnej. W żołądku występuje w histaminocytach, a w ośrodkowym układzie nerwowym w neuronach histaminergicznych.
Aminy biogenne (w tym histamina) występują w wielu artykułach żywnościowych, przede wszystkim wytwarzanych i dojrzewających przy udziale procesów fermentacyjnych, także nieświeżych, lub silnie skażonych mikrobiologicznie. Prekursorami tych amin są aminokwasy uwalniane z białek na drodze hydrolizy.
Histamina występuje głównie w surowcach rybnych, a spożycie ich dużej ilości wiąże się z zatruciem pokarmowym. Zawartość histaminy w surowcach i przetworach rybnych zależy przede wszystkim od ilości wolnej histydyny w mięśniach, obecności aktywatorów i inhibitorów dekarboksylaz, a także od rodzaju i wielkości populacji bakteryjnej.
Rola w organizmie
edytujW wyniku reakcji antygenu z przeciwciałami we krwi człowieka lub pod wpływem czynników niszczących błonę komórki tucznej magazynującej histaminę (np. wskutek zimna lub ucisku, a także pod wpływem zmian pH, składu jonów i leków pobudzających aktywność histaminy) dochodzi do uwalniania histaminy i rozwoju reakcji zapalnej. Wyzwolona z tkanek histamina wiąże się ze swoistymi receptorami, a następnie ulega przemianie do nieczynnych produktów. Po degranulacji komórek tucznych histamina przenika do naczyń krwionośnych, a jej poziom we krwi rośnie między 2,5 a 5 minutami i wraca do poziomu wyjściowego po 15–30 minutach[8]. Działanie histaminy opiera się na pobudzaniu receptorów H1, H2, H3 i H4
Efektem pobudzenia receptorów H1 jest:
- zwiększenie przepuszczalności naczyń żylnych zawłośniczkowych, w wyniku czego dochodzi do powstania obrzęków, bladych bąbli, krostek i innych zmian skórnych
- rozszerzenie naczyń krwionośnych, w wyniku czego pojawia się zaczerwienienie, może też wystąpić spadek ciśnienia krwi
- skurcz mięśni gładkich oskrzeli charakterystyczny w astmie
- skurcz macicy grożący poronieniem u ciężarnych
- skurcz mięśni przewodu pokarmowego.
Histamina wydzielona w dużych ilościach do tkanki podskórnej drażni zakończenia nerwowe, powodując świąd i ból.
Efektem pobudzenia receptorów H2 są:
- przyspieszenie tętna, zwiększenie wydajności serca
- stymulowanie wydzielanie soków trawiennych w żołądku.
Receptory H3 znajdują się w OUN, w podwzgórzu. Histamina odgrywa tam rolę neuroprzekaźnika. Receptory H3 modulują syntezę histaminy i jej uwalnianie w ośrodkowym układzie nerwowym oraz mogą obniżać jej uwalnianie z komórek tucznych i hamować uwalnianie prozapalnych tachykinin z włókien C, bez otoczki mielinowej w drogach oddechowych. Efekty pobudzenia receptora H4 wymagają dalszych badań[8].
Udział w reakcji alergicznej
edytujHistamina uczestniczy w zapaleniu alergicznym jako mediator prozapalny nie tylko wczesnej i późnej fazy odczynu, ale prawdopodobnie wpływa także na odległe następstwa choroby w postaci przebudowy dróg oddechowych. W alergicznej reakcji natychmiastowej centralną rolę odgrywa proces aktywacji receptora H1. Kontakt z alergenem powoduje wylew histaminy z ziarnistości niektórych ludzkich komórek odpornościowych np. mastocytów i silne podrażnienie skóry, błony śluzowej jelit, nosa, oskrzeli i płuc. Odpowiednio do tych lokalizacji wywołuje to: pokrzywkę skórną, biegunkę, katar sienny, astmę, a u niektórych – wstrząs anafilaktyczny (np. wskutek ukąszenia osy lub pszczoły). Histamina odpowiada za wystąpienie objawów[9]:
- alergii wziewnej i skórnej – wywołuje zaczerwienienie, lokalne ocieplenie, nabrzmienie i bolesny stan zapalny. Rozszerzając małe naczynia krwionośne i zwiększając ich przepuszczalność, powoduje lokalne wysięki osocza i obrzęki (nosa, gardła, oskrzeli, a także obrzęk naczynioruchowy i obecność bąbli przy pokrzywce). Drażnienie przez histaminę zakończeń nerwów czuciowych powoduje świąd i doznania bólowe.
- astmy – jej nagły wylew grozi obrzękiem krtani, tchawicy, a w najostrzejszych przypadkach obrzękiem płuc, co odcina dopływ powietrza. Zmiany te powodują utrudnienia w oddychaniu, które są głównym objawem dychawicy oskrzelowej.
- alergii pokarmowej – jej obecność w jelitach powoduje skurcz mięśni gładkich i wzmożone wydzielania soków trawiennych. Podrażniona błona śluzowa jelita cienkiego reaguje stanem zapalnym wywołującym biegunkę.
- anafilaksji – po przekroczeniu pewnego progu ilościowego histamina przedostaje się z tkanek do krążenia i może wywołać niebezpieczne reakcje ogólnoustrojowe, objawiające się nagłym spadkiem ciśnienia krwi i przyspieszeniem akcji serca, co może grozić zgonem
- przewlekłej alergii (np. całoroczny alergiczny nieżyt nosa lub przewlekła pokrzywka idiopatyczna) – stale uwalniana histamina drastycznie zwiększa przepuszczalność ścian naczyń krwionośnych wskutek ciągłego drażnienia tzw. receptorów histaminowych H1. Przewlekły stan zapalny i drażniące działanie histaminy oraz innych mediatorów powodują stopniową degenerację okolicznych tkanek.
Histamina zmienia też właściwości błony komórkowej, wskutek czego do wnętrza komórki może dostać się zbyt dużo jonów wapnia i sodu, co może wywoływać nadmierne skurcze mięśni oskrzeli i stanów zagrożenia życia.
Diagnostyka
edytujHistamina jest stosowana w celach diagnostycznych, jako dodatnia próba kontrolna w badaniach chorób alergicznych. Badania na histaminę w kale wykonuje się, aby zdiagnozować nietolerancję histaminy, zwłaszcza gdy pojawiają się dolegliwości żołądkowo-jelitowe (np. wzdęcia, biegunki), skórne (np. pokrzywka), neurologiczne (np. migreny), czy oddechowe (np. kaszel). Histamina może pochodzić zarówno z diety, jak i być wytwarzana przez bakterie jelitowe, dlatego badanie pozwala określić, czy mikrobiota jelitowa jest dodatkowym źródłem histaminy[10].
Terapia przeciwhistaminowa
edytujLeki antyhistaminowe mogą pomóc w zapobieganiu i leczeniu objawów alergii, a także pospolitego przeziębienia. Mogą również być użyte w leczeniu lęku i bezsenności. Są one odwracalnymi i konkurencyjnymi blokerami receptora H1. Nie wpływają na receptor H2. Wyróżnia się wśród nich:
- leki przeciwhistaminowe I generacji – nie są selektywne, działają także na inne receptory. Łatwo przenikają do ośrodkowego układu nerwowego, przez co mogą powodować senność, otępienie i zahamowanie odruchów. Wykazują działanie uspokajające, przeciwwymiotne, a niektóre z nich działają miejscowo znieczulająco. Skutecznie zwalczają miejscowe objawy alergiczne (np. bąble pokrzywkowe, obrzęki i świąd). W zmianach alergicznych ze strony błon śluzowych (jak alergiczny nieżyt nosa i zatok przynosowych, eozynofilowe zapalenie przełyku czy astma oskrzelowa) nie działają lub działają słabo.
- leki przeciwhistaminowe II generacji – selektywne blokery receptorów H1. Nie działają blokująco na receptory cholinergiczne i inne receptory centralnego i obwodowego układu nerwowego. Nie powodują też sedacji i innych działań niepożądanych właściwych dla leków I generacji. Najnowsze leki z tej grupy są metabolitami leków I i II generacji. Wyjątkiem jest bilastyna, która stanowi odrębną cząsteczkę. Substancję stosuje się w leczeniu objawowego alergicznego nieżytu nosa (całorocznego i sezonowego) oraz spojówek i pokrzywki. Leki przeciwhistaminowe najnowszej generacji wyróżnia wysoka selektywność receptorowa i wysokie powinowactwo do receptora H1, a także długi biologiczny okres półtrwania (u bilastyny: 10–14 godzin) oraz długi czas działania (do 24–26 godzin) przy regularnym podawaniu leku[11].
Przy nietolerancji histaminy można próbować obniżać jej poziom za pomocą diety antyhistaminowej. Polega ona na eliminacji produktów bogatych w histaminę, takich jak dojrzałe sery, wędzone mięsa, kiszonki czy niektóre owoce[12].
Zastosowanie w lecznictwie
edytujBywa stosowana w maściach jako środek powodujący zaczerwienienie i rozgrzanie skóry.
Zatrucia
edytujHistamina zawarta w żywności nie ulega rozkładowi w procesie obróbki termicznej[potrzebny przypis]. Spożyta z pokarmem jest w dużym stopniu wiązana i dezaktywowana przez diaminooksydazę w przewodzie pokarmowym, co obniża jej toksyczność. W przypadku niewystarczającej aktywności diaminooksydazy, spowodowanej na przykład predyspozycjami genetycznymi, zażywaniem leków lub spożytym alkoholem, histamina może powodować efekty toksyczne[13][niewiarygodne źródło?].
Przypisy
edytuj- ↑ a b c d CRC Handbook of Chemistry and Physics, William M. Haynes (red.), wyd. 95, Boca Raton: CRC Press, 2014, s. 3-302, ISBN 978-1-4822-0867-2 (ang.).
- ↑ a b c Histamine, [w:] ChemIDplus [online], United States National Library of Medicine [dostęp 2012-12-16] (ang.).
- ↑ Podręczny słownik chemiczny, Romuald Hassa (red.), Janusz Mrzigod (red.), Janusz Nowakowski (red.), Katowice: Videograf II, 2004, s. 163, ISBN 83-7183-240-0.
- ↑ Histamina (nr H7125) – karta charakterystyki produktu Sigma-Aldrich (Merck) na obszar Polski.
- ↑ a b D.K. Cavanah, T.B. Casale: Histamine. W: The Mast Cell in Health and Disease. M.A. Kaliner, D.D. Metcalfe (red.). T. 62. Marcel Dekker, Inc., 1993, s. 321–342, seria: Lung Biology in Health and Desease. ISBN 978-0-8247-8732-5.
- ↑ B.I. Hirschowitz, H-2 histamine receptors, „Annual Review of Pharmacology and Toxicology”, 19, 1979, s. 203–244, DOI: 10.1146/annurev.pa.19.040179.001223, PMID: 36826 [dostęp 2024-10-22] (ang.).
- ↑ A. Windaus, W. Vogt, Synthese des Imidazolyl‐äthylamins, „Berichte der deutschen chemischen Gesellschaft”, 40 (3), 1907, s. 3691–3695, DOI: 10.1002/cber.190704003164 [dostęp 2024-10-22] (niem.).
- ↑ a b Anna Lewandowska-Polak, Marek L. Kowalski, Leki antyhistaminowe w chorobach alergicznych, „Przegląd Alergologiczny”, 1 (2), 2004, s. 42–47 [zarchiwizowane z adresu 2014-08-15].
- ↑ Edward Ozga Michalski, Histamina i alergia, Portal Farmaceutyczno-Medyczny [zarchiwizowane 2014-07-22].
- ↑ Anna Szcześniak, Nietolerancja histaminy i wszystko co powinieneś o niej wiedzieć [online], Instytut Mikroekologii [dostęp 2024-10-21].
- ↑ Marek Jutel, Katarzyna Solarewicz-Madejek, Bilastyna – nowy lek przeciwhistaminowy, „Alergia”, 3/2011, s. 37–39 [zarchiwizowane 2014-05-18].
- ↑ Justyna Kowalska-Bąbik, Dieta antyhistaminowa. Czy histamina może szkodzić? [online], Narodowe Centrum Edukacji Żywieniowej, 22 maja 2023 [dostęp 2024-10-21].
- ↑ Na czym polega nietolerancja histaminy? [online], zdrowegeny.pl, 16 lipca 2019 [dostęp 2019-10-09].
Bibliografia
edytuj- Waldemar Janiec (red.), Kompendium farmakologii, wyd. 2, Warszawa: Wydawnictwo Lekarskie PZWL, 2006, ISBN 83-200-3589-9.
Linki zewnętrzne
edytuj- Paweł Górski, Histamina – mediator najdłużej znany, do dziś niepoznany, „Alergia”, 4 (34), 2007, s. 1–3 [zarchiwizowane 2015-11-23].
- Anna Słowińska, Alergie układu pokarmowego – katar sienny. Standardy leczenia, leczenie komplementarne, „Medycyna Rodzinna”, 2/2003, s. 77–84 [dostęp 2015-11-22].